Климакс
Климакс – это климактерический период, включающий в себя три достаточно продолжительные стадии и характеризующийся постепенным «отключением» репродуктивной системы человеческого организма. По статистике климакс у мужчин начинается значительно позже, чем у женщин, проходит он легче и не откладывает серьезный отпечаток на состояние и самочувствие. Потому первостепенное внимание всегда отводится именно женскому климаксу.
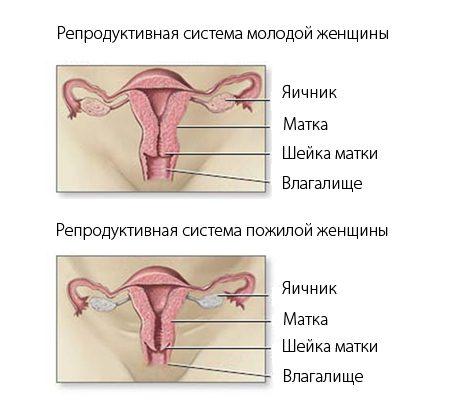
С возрастом происходит постепенная перестройка гормонального фона женщины, когда эстроген начинает вырабатываться в меньшей степени, а непосредственно данный гормон влияет на репродуктивную функцию. Снижается и выработка мужских гормонов, но происходит это не с самого начала климакса, из-за чего возможны некоторые проблемы с телом и самочувствием, например, появляется риск ожирения.
- пременопауза – менструации становятся нерегулярными, объем крови может или увеличиваться, или уменьшаться; именно с этого момента можно говорить о начале климактерического периода; данная первая стадия может продолжаться до 7 лет;
В среднем начало климакса у женщин приходится на возраст 40-43 лет. Однако могут отмечаться случаи, когда начинаются климаксы у женщин и в 35, и 60 лет. Потому медики выделяют отдельно такие понятия как «ранний климакс» и «поздний климакс».
Какой отпечаток накладывает климакс на весь организм?
- Увеличение нагрузки на сердечно-сосудистую систему провоцирует развитие соответствующих заболеваний. Возрастает риск развития ишемической болезни сердца, инфаркта миокарда, гипертонии.
Важно: несмотря на то, что с начала климактерического периода происходит снижение работы репродуктивной системы, риск нежелательной беременности все равно сохраняется. Потому нужно придерживаться привычных способов контрацепции еще в течение пары лет с начала менопаузы, если не отмечается резкого падения либидо.
В большинстве случаев начинающийся климакс не проходит совершенно незамеченным. Он сопровождается определенными симптомами, которые могут беспокоить женщину. Если проявляется климакс признаками у женщин в 40 лет слишком заметными, требуется обязательная консультация с врачом.
- Необоснованные перепады в настроении, склонность к раздражительности, депрессивности, слезливости, агрессивности, негативизму.
Под словосочетанием «лечение климакса» подразумевается купирование определенной симптоматики, избавление по возможности от ряда признаков климакса. То есть, терапия направления на облегчение общего состояния женщины.
Проводить гормонотерапию самостоятельно не следует. Назначать нужные препараты при климаксе может только врач после проведенного обследования. Дозировка и курс также подбираются индивидуально. И зачастую это занимает много времени, так как редко с первого раза выбранный препарат действует положительно.
Распространенные природные препараты:
Каждое из указанных средств, а также их аналоги, помогают избавиться от приливов во время климактерического периода, насытить организм не только гормонами, но и некоторыми важными витаминами, в целом облегчить состояние и уменьшить признаки климакса у женщин.
Пользу при климактерическом синдроме способны принести рецепты из народной медицины, основанные на природных компонентах.
При климаксе также полезно включить в свой рацион:
Наиболее эффективные травы для избавления от приливов при климаксе:
Дополнительные рекомендации при климаксах у женщин
Для облегчения общего состояния в сочетании с любым из вариантов терапии следует провести коррекцию своего образа жизни, исправить рацион питания.
Видео советы от программы “Жить здорово!”
Пережить климакс – дело не самое простое. Но заранее имея представление о данном периоде жизни, зная, что помогает при климаксе, прохождение этого этапа можно значительно упростить. А своевременные консультации с врачами помогут избежать проблем со здоровьем.
При использовании материалов сайта, ссылка на страницу используемого материала обязательна.
Лечение климакса
Климакс – это нормальный физиологический процесс для женского организма. Определяется климакс как стабильное прекращение менструальных выделений как следствие остановки фолликулярной активности яичников. Окончательный диагноз устанавливается в ретроспективе, то есть постфактум – спустя год от последних менструальных выделений у женщины соответствующего возраста. Климакс исчисляется от первых нарушений менструальной функции, случающихся в среднем в возрасте около 50 лет, и продолжается приблизительно до 65 лет, однако возрастные рамки могут варьироваться. Выделяется несколько этапов в общем течении климакса:
- пременопауза – период гормональной перестройки, в который еще сохраняется менструальная функция;
- менопауза – последняя самостоятельная менструация в жизни женщины;
- постменопауза – период, заключающийся в последующем десятилетии жизни женщины после крайней менструации.
Хоть менопауза и является нормальным явлением в жизни каждого женского организма, однако ее протекание строго индивидуально. Обычно изменения происходят спокойно, однако нередко возможно развитие климактерического синдрома, который характеризуется вазомоторными нарушениями (приливы в верхней половине тела, тревожность, нарушения сна и раздражительность) и относится к ранним проявлениям менопаузы. Некоторые женщины переносят климакс настолько тяжело, что наблюдаются нарушения кровяного давления, нервные расстройства и т.д.
Причины возникновения климакса имеют физиологическую природу, он обусловлен необратимым истощением фолликулярного пула, следствием которого является дефицит эстрогенов. Они же не только определяют репродуктивную функцию, но и воздействуют на прочие органы и ткани организма, имеющие рецепторы восприятия таковых. Если в первые несколько лет постменопаузы обследования позволяют выявить единичные фолликулы в яичниках, то после и они окончательно исчезают, что означает необратимое угасание функции яичников после соответствующего снижения. Дефицит эстрогенов способен повлиять на секрецию нейрогормонов и лимбическую систему – группу структур головного мозга, участвующих в регулировании функций внутренних органов, а также эмоций, инстинктивного поведения, памяти, сна, бодрствования и прочее. Как следствие поражение затрагивает органы-мишени.
Клинические симптомы климакса условно делятся на три группы:
- ранние – вазомоторные, дислипидемия (повышение уровня липидов в крови), снижение либидо и изменения настроения;
- средние – например, ухудшение здоровья кожи и волосяного покрова, урогенитальные нарушения;
- поздние – нейродегенеративные изменения центральной нервной системы, остеопенический синдром и развивающийся на фоне менопаузы остеопороз, атеросклероз и прочие сердечнососудистые заболевания.
Климактерический синдром может развиваться уже при первых задержках менструаций (до 80% случаев), однако максимальные проявления случаются спустя 1-2 года после наступления менопаузы. Самостоятельно климактерический синдром способен нивелироваться спустя 5-7 лет, а у 1-2% женщин редкие приливы наблюдаются на протяжении десятилетий.
Лечение климакса тесно переплетено с его профилактикой. Каждой женщине рекомендуется регулярно посещать гинеколога (1 раз в полгода) с момента половой зрелости, а менопауза не является поводом прекратить регулярные обследования. В зрелом возрасте, когда организм сталкивается с гормональной перестройкой и менопаузой среди всего прочего, внимание лечащего врача особенно уместно. Потому о любых изменениях в самочувствии и сопровождающей симптоматике необходимо сообщать своему гинекологу. Если менопауза находит проявление в эндокринных нарушениях, дополнительно понадобится консультация энодкринолога.
В период перехода к менопаузе женщина испытывает физический и эмоциональный дискомфорт. Страх перед потерей привлекательности и ухудшением самочувствия – ведущая причина негативных ожиданий старения и психологического напряжения. Современные медики и научные исследователи при климактерическом синдроме, урогенитальных нарушениях и остеопеническом синдроме предлагают модифицировать образ жизни пациентки путем использования заместительной гормональной терапии (ЗГТ). Наиболее достижимой целью будет такого рода профилактика, а не лечение нарастающих нарушений. Возможность применения ЗГТ должна определяться индивидуально в зависимости от показаний и ограничений для данного вида терапии. В период первых проявлений снижения функции яичников показаниями к применению заместительной гормональной терапии оказываются:
- климактерические расстройства – приливы, потливость, бессонница, сердцебиение, слабость, раздражительность, нервозность, удрученность;
- атрофические изменения урогенитальном тракта – сухость во влагалище, болезненный половой акт, учащенное и/или непроизвольное мочеиспускание;
- профилактика остеопороза и переломов костей у женщин группы риска независимо от наличия климактерических симптомов.
В период постменопаузы применение заместительной гормональной терапии оправдано:
- для терапевтического воздействия на вазомоторные, нейровегетативные, косметические и психологические проявления менопаузы;
- для профилактики остеопороза, ишемической болезни сердца, депрессии, болезни Альцгеймера;
- для лечения урогенитальных и сексуальных расстройств;
- в целом для улучшения качества жизни женщин.
Заместительной гормонально терапии свойственен и ряд противопоказаний:
- наличие или перенесенный ранее рак молочной железы, а также подозрения на него;
- наличие или подозрение на эстрогензависимый рак половых органов (например, рак эндометрия).
- внутренние кровотечения неустановленного характера;
- идиопатическая или острая венозная тромбоэмболия (тромбоз глубоких вен, легочная эмболия);
- наличие или недавно диагностированные заболевания, основывающиеся на артериальном тромбозе (стенокардия, инфаркт миокарда);
- не леченая гипертензия;
- острые формы заболеваний печени;
- непереносимость компонентов конкретного препарата;
- кожная порфирия (ферментопатия).
Кроме выше перечисленных противопоказаний, в медицине обосновано выделение в отдельную группу относительных противопоказаний к назначению ЗГТ:
- миома матки;
- эндометриоз;
- мигрень;
- венозный тромбоз и/или тромбоэмболия в анамнезе;
- семейная гипертриглицеридемия;
- желчнокаменная болезнь;
- эпилепсия;
- повышенный риск развития рака молочной железы.
Назначая заместительную гормональную терапию женщине в период менопаузы, врач непременно следует ряду основополагающих принципов:
- оптимальные сроки для начала ЗГТ – период перименопаузы или ранней постменопаузы (стаж менопаузы – до 5 лет);
- определение показаний, противопоказаний, факторов риска и индивидуальная оценка соотношения польза/риск;
- назначение препаратов в минимально эффективной дозе (1-2 мг/сут), снижение дозы в постменопаузе;
- исключительно индивидуальный подбор гормонального препарата;
- регулярное наблюдение (ежегодный контроль) состояния эндометрия и молочных желез;
- проведение специального обследования перед терапией, а в период терапии – ежегодный контроль;
- использование лишь натуральных эстрогенов и их аналогов;
- обязательное сочетание эстрогенов с прогестагенами, что предотвращает развитие гиперпластических процессов эндометрия.
Заместительная гормональная терапия обладает рисками и преимуществами, если она применяется в перименопаузе и в ранней постменопаузе. Это:
- низкие риски риск в первые 5 лет применения;
- незначительный сердечнососудистый риск до 60 лет;
- эффективное купирование менопаузальных симптомов и улучшение качества жизни;
- сохранение костной массы и профилактика остеопороза, переломов.
Поскольку наступление менопаузы и развитие на ее фоне климактерического синдрома спровоцировано прекращением функции яичников и дефицитом эстрогенов, то преимущественное количество дальнейших физиологических изменений развивается на этом фоне, а значит, целесообразным является применение заместительной терапии эстрогенами. Женщинам, у которых менопауза наступила в естественные сроки, рекомендуется назначение заместительной терапии сроком на пять лет с последующим обсуждением возможного перехода на другие варианты лечения. Практика показывает, что продолжительность ЗГТ не превышает 5-7 лет. Если менопауза диагностирована ранее естественных сроков (до 45 лет), оправданно применение терапии минимум до возраста ее природного наступления.
Назначение лечебных процедур будет неоправданным и непрофессиональным, если прежде не будет проведена полноценная диагностика патологического состояния. Для этого пациентка должна пройти:
- осмотр гинеколога;
- цитологическое исследование;
- УЗИ органов малого таза;
- маммография.
- биохимический анализ крови;
- коагулограмма;
- электрокардиография;
- денситометрия.
Альтернативой заместительной терапии эстрогенами называется комбинированынй подход, в рамках которого назначаются эстрогены и гестагены, это позволяет достичь надежного контроля состояния эндометрия и оправдано для женщин, не поддававшихся гистерэктомии. ЗГТ эстрогенами уменьшает риск переломов, рака толстой кишки, а при нарушениях толерантности к глюкозе снижает риск манифестации сахарного диабета 2-го типа на половину.
Если климактерический синдром уже развивается в сочетании с эндокринными заболеваниями, то применение гестагена оказывается лимитирующим фактором, потому что он обладает андрогенными свойствами, нивелирует эффект эстрогенов, снижающий атерогенный потенциал. С каждым годом доза препарата должна снижаться с 2 до 1 мг в сутки, что позволяет при сохранении хорошего самочувствия нормализовать гормональный фон.
Вагинальные эстрогенсодержащие препараты для лечения урогенитальных нарушений могут быть использованы в любом возрасте, так как обладают исключительно местным эффектом.
Заместительную гормональную терапию назначают в виде:
- монотерапии эстрогенами или гестагенами;
- комбинации эстрогенов с прогестагенами в циклическом и непрерывном режимах;
- комбинации эстрогенов с андрогенами.
Монотерапия эстрогенами рекомендована женщинам с удаленной маткой в дозе 2 мг внутрь один раз в сутки длительно. Альтернативой могут быть гели, содержащие эстроген и наносимые на область живота и бедер, а также высвобождающие эстроген пластыри.
Монотерапия гестагенами рекомендована женщинам при наличии абсолютных противопоказаний к заместительной, в пременопаузе. Такие препараты назначаются зависимо от менструального цикла.
Комбинированная терапия двух- или трехфазными эстроген-гестагенными препаратами в циклическом или непрерывном режиме рекомендована женщинам в перименопаузе с сохраненной маткой. Проводится в циклическом (с перерывом) или непрерывном режиме. В непрерывном режиме уместно проводить комбинированную терапию монофазными эстроген-гестагенными препаратами женщинам с сохраненной маткой, однако в период постменопаузы, а также женщинам, подвергшимся гистерэктомии по поводу наружного генитального эндометриоза, аденомиоза.
Излеченный рак шейки матки, вульвы и влагалища не является противопоказаниями к проведению гормональной терапии, однако при тяжелом климактерическом синдроме после излечения начальных стадий рака эндометрия и злокачественных опухолей яичников ее необходимо начинать не ранее чем через 1-2 года после операции и согласовывать с онкологами.
Особого внимания заслуживает препарат Тиболон – это тканеспецифичный регулятор эстрогенной активности, обладающий селективным эстрогенным, гестагенным и андрогенным эффектами в различных тканях. Применяется в рамках STEAR-терапии (Selective Tissue Estrogenic Activity Regulator). Предпочтение данному препарату отдается при выраженной астенизации и сексуальной дисфункции у женщин в период постменопаузы, а также при миомах матки небольших размеров и гиперпластических процессах эндометрия в анамнезе.
Если пациентке противопоказано применение гормональной терапии или она отказывается от таковой по собственному желанию, рекомендуется рассмотреть альтернативный вариант лечения климакса – фитотерапию и гомеопатию.
Применение сои и цимицифуги для купирования климактерического синдрома показывает свою неэффективность, а способом коррекции нарушений настроения и сна могут быть ингибиторы обратного захвата серотонина. Фитоэстрогены представлены нестероидными растительными молекулами, обладающими эстрогенподобной активностью. Из них выделяют формируют две группы препаратов:
- изофлавоноиды – содержатся в соевых бобах и других стручковых растениях, чечевице, гранатах, финиках, семенах подсолнечника, капусте, красном клевере и т.д.; в кишечнике изофлавоноиды подвергаются гидролизу и метаболизму, в результате чего образуются соединения с эстрогенной активностью (например, формононетин, дейдзеин);
- лигнаны – содержатся в наружном слое зерен пшеницы, ржи и риса, пищевых растительных волокнах, семенах льна, орехах, фруктах (вишне, яблоках) и овощах (чесноке, моркови); в кишечнике продукты метаболизма, осуществляющегося под воздействием микрофлоры кишечника из предшественников (например, метанрезинола), находящихся преимущественно;
В зависимости от растворимости фитоэстрогены делят на две большие группы: водо- и жирорастворимые. Фитогормоны – вещества растительного происхождения, оказывающие терапевтический эффект благодаря изофлавиновой структуре. Преимущественно содержатся в таких растениях, как цимицифуга, мельброзия, рапонтицин.
Эффективность проводимого лечения оценивается по нескольким параметрам:
- уменьшение выраженности клинических проявлений нарушения;
- снижение риска развития переломов вследствие остеопороза.
Заместительная гормональная терапия не лишена побочных эффектов. Так, увеличивается риск развития РМЖ, а потому при приеме эстрогенов внутрь рекомендуется использовать вагинальное или внутриматочное введение прогестагенов. В первый год лечения существует риск тромбоэмболических осложнений, а потому показана терапия парентеральными препаратами – эстрогенами (пластырь или гель) и прогестагенами (вагинально или внутриматочно).
- Атрофический вагинит развивается чаще у женщин зрелого возраста, причиной чего является дефицит эстрогенов и возрастные нарушения кровотока влагалищной стенки.
- Менопауза определяет повышенный риск развития сердечнососудистых нарушений, вследствие чего стремительно развивается гипертония и атеросклероз.
- Сахарный диабет может развиться на фоне гормональной перестройки, характерной для менопаузы, при наличии наследственной предрасположенности (диабет у близких родственников) или неправильном образе жизни и спровоцированных им нарушениях.
- Остеопороз в период менопаузы обусловлен все теми же метаболическими расстройствами и вымыванием кальция из костей в период менопаузы.
Лечение климакса в преобладающем числе случаев проводится в домашних условиях. Внеплановое обращение к врачу может быть спровоцировано ощутимым ухудшением общего состояния или развивающимися на фоне климакса заболеваниями. В остальных же случаях терапия может быть назначена на плановой консультации врача, которая должна происходить один раз в полгода. Заместительная гормональная терапия должна контролироваться и при необходимости корректироваться специалистом, самолечение абсолютно неуместно и может стать пусковым механизмом для сложных заболеваний, в том числе онкологических.
- Дидрогестерон – внутрь по 10-20 мг 1 раз в сутки с 5-го по 25-й день менструального цикла или по 10-20 мг 1 раз в сутки с 11-го дня цикла в течение 2 недель
- Левоноргестрел – Т-образный стержень с контейнером, содержащим 52 мг левоноргестрела; поддерживает выделение левоноргестрела в полости матки на уровне 20 мкг/сутки, вводится в полость матки однократно
- Медроксипрогестерон – внутрь по 10 мг 1 раз в сутки с 5-го по 25-й день менструального цикла или по 10 мг 1 раз в сутки с 16-го по 25-й день менструального цикла
- Прогестерон – внутрь по 100 мг трижды в сутки с 5-го по 25-й день менструального цикла; или по 100 мг трижды в сутки с 16-го по 25-й день менструального цикла; или во влагалище 100 мг трижды в сутки с 5-го по 25-й день
- Тиболон – внутрь по 2,5 мг 1 раз в сутки постоянно
- Эстрадиол – внутрь в по 2 мг 1 раз в сутки длительно; гель наносится на кожу живота или ягодиц по 0,5-1,0 мг 1 раз в сутки длительно; пластырь на кожу по 0,05–0,1 мг 1 раз в неделю длительно
- Эстрожель – наносится на кожу живота или ягодиц по 1,25-2,5 г 1 раз в сутки постоянно.
- 17b-эстрадиол (внутрь по 2 мг 1 раз в сутки) + 17β-эстрадиол (внутрь по 2 мг) + Дидрогестерон (внутрь 10 мг 1 раз в сутки) в течение 14 суток
- 17b-эстрадиол – (внутрь по 2 мг 1 раз в сутки в течение 12 суток) + 17b-эстрадиол (внутрь по 2 мг 1 раз в сутки в течение 10 суток) + Норэтистерон (внутрь по 1 мг 1 раз в сутки в течение 10 суток) + 17b-эстрадиол (внутрь по 1 мг 1 раз в сутки в течение 6 суток)
- Эстрадиол (внутрь по 2 мг 1 раз в сутки в течение 7 суток) + Эстрадиол (внутрь по 2 мг 1 раз в сутки в течение 14 суток) + Медроксипрогестерон (внутрь по 20 мг внутрь 1 раз в сутки в течение 14 суток) + плацебо (1 раз в сутки в течение 7 суток)
- Эстрадиол – (внутрь по 2 мг 1 раз в сутки в течение 11 суток) + Эстрадиол (внутрь по 2 мг 1 раз в сутки в течение 10 суток) + Медроксипрогестерон (внутрь по 10 мг 1 раз в сутки в течение 10 суток) + Эстрадиол (внутрь по 1 мг 1 раз в сутки в течение 7 суток)
Народная медицина может быть дополнением к традиционным методам, однако о целесообразности применения таких методов рекомендуется спросить своего лечащего врача. В большинстве своем представленные методы успокаивающие нервную систему, укрепляющие и нормализирующие общее состояние, а потому не должны быть использованы самостоятельно.
Лечение климакса во время беременности
Менопауза в естественном для этого процесса возрасте (45-55 лет) снижает вероятность беременности, однако не приближает ее к нулю. Обычно в течение одного года после последней менструации (по некоторым данным в течение пяти лет) необходимо предохраняться от нежелательной беременности, поскольку таковая рискует быть проблемной.
И беременность, и менопауза являются периодами гормональной перестройки организма. Вместе с тем в климактерическом периоде обостряются хронические заболевания (как то гипертоническая болезнь или сахарный диабет), что совсем неблагоприятно влияет на беременность. Сама же беременность негативно сказывается на организме женщины, находящейся в менопаузе – ухудшается работа почек, вымывается кальций из костей и зубов (возрастает риск остеопороза), нарушается минеральный обмен.
Роды в период менопаузы рискуют быть сложными и часто завершаются послеродовым кровотечением и разрывами родовых путей, а ребенок может родиться с хромосомными и генетическими аномалиями. Важно понимать, что с возрастом у женщины ухудшается качество яйцеклеток, так как в течение всей жизни на женский организм воздействуют различные неблагоприятные факторы, вследствие чего возрастает вероятность рождения ребенка с патологиями.
Прерывание беременности в менопаузе опасно развитием различных осложнений. Шейка матки женщины климактерического возраста атрофична, цервикальный канал с трудом раскрывается, возрастает риск развития воспалительных заболеваний и маточных кровотечений, а потому предохранение от нежелательной беременности является строго рекомендуемым.
Своевременным принято считать наступление менопаузы и климактерического синдрома в возрасте 45-55 лет, однако изменения менструального цикла должны быть подтверждены диагностическими процедурами, основной из которых является определение уровня ФСГ (фолликулостимулирующего гормона). Анализ крови на ФСГ находит свое место в комплексной диагностике бесплодия, при нарушениях менструального цикла, при синдроме поликистозных яичников, при преждевременном половом созревании или при его задержке, а в период менопаузы, когда яичники вовсе перестают функционировать, уровень ФСГ повышается и его отметка более 40 ЕД/л не требует никаких уточняющих процедур.
От пациента для проведения анализа специальной подготовки не требуется, однако биологический материал забирается строго в определенные дни менструального цикла – на 3-5 день цикла.
Кроме того, обязательными процедурами перед началом целенаправленного лечения климакса являются:
- осмотр гинеколога;
- цитологическое исследование;
- УЗИ органов малого таза;
- маммография.
Дополнительно могут быть назначены:
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
- Лечение геморроя Важно!
- Есть ли у Вас паразиты? Важно!
- Лечение простатита Важно!
Советы астролога
Online-консультации врачей
Консультация сексолога
Другие сервисы:
Наши партнеры:
При использовании материалов сайта, ссылка на сайт обязательна.
Торговая марка и торговый знак EUROLAB™ зарегистрированы. Все права защищены.
Климакс лечить
Климакс – слово, которое у всех на слуху. Но что представляет собой это состояние? Какими симптомами проявляется климактерический синдром и как с ним бороться? Об это нужно знать заранее.
http://domadoktor.ru/313-klimaks.html
Лечение климакса
Лечение климакса на медицинском портале EUROLAB. Причины вознекновения, методы лечения, лечениче в домашних условиях, препараты и лекарственные средства, стоимость лечения.
http://www.eurolab.ua/treatment/137